Pancréatite - est une maladie inflammatoire du pancréas, se manifestant par des changements irréversibles dans la structure de l'organe, causant douleur et déclin progressif de sa fonction.
Le pancréas remplit des fonctions importantes:
- sécrétion de la plupart des enzymes digestives
- production d'insuline (hormone dont la carence entraîne le diabète)
Une tendance à l'augmentation de l'incidence de la pancréatite aiguë et chronique est observée dans le monde, avec un doublement au cours des 30 dernières années.
Causes de la pancréatite
La cause la plus fréquente de la pancréatite chronique est la consommation d'alcool, indépendamment de la qualité et de la provenance de la boisson.
Autres causes
- Toxines et facteurs métaboliques :
- consommation excessive d'alcool
- tabagisme
- hypercalcémie (chez les patients avec une tumeur des glandes parathyroïdes)
- excès alimentaire et consommation d'aliments gras
- carence en protéines dans l'alimentation
- exposition à des médicaments et toxines
- insuffisance rénale chronique
- Obstruction du canal pancréatique :
- calculs dans ce canal
- dysfonctionnement du sphincter d'Oddi
- obstruction du canal par une tumeur, un kyste
- cicatrisation post-traumatique des conduits pancréatiques (complications des procédures endoscopiques : sphinctérotomie, extraction de calculs, etc.)
- Pathologies de la vésicule biliaire et des voies biliaires.
- Pathologies du duodénum.
- Conséquences de la pancréatite aiguë.
- Mécanismes auto-immuns.
- Hérédité (mutations génétiques, déficit en alpha-1-antitrypsine, etc.).
- Helminthes.
- Insuffisance d'apport en oxygène au pancréas due à l'athérosclérose des vaisseaux sanguins qui alimentent cet organe.
- Maladies congénitales.
- Anomalies congénitales du développement du pancréas.
- Pancréatite chronique idiopathique (la cause ne peut être déterminée).
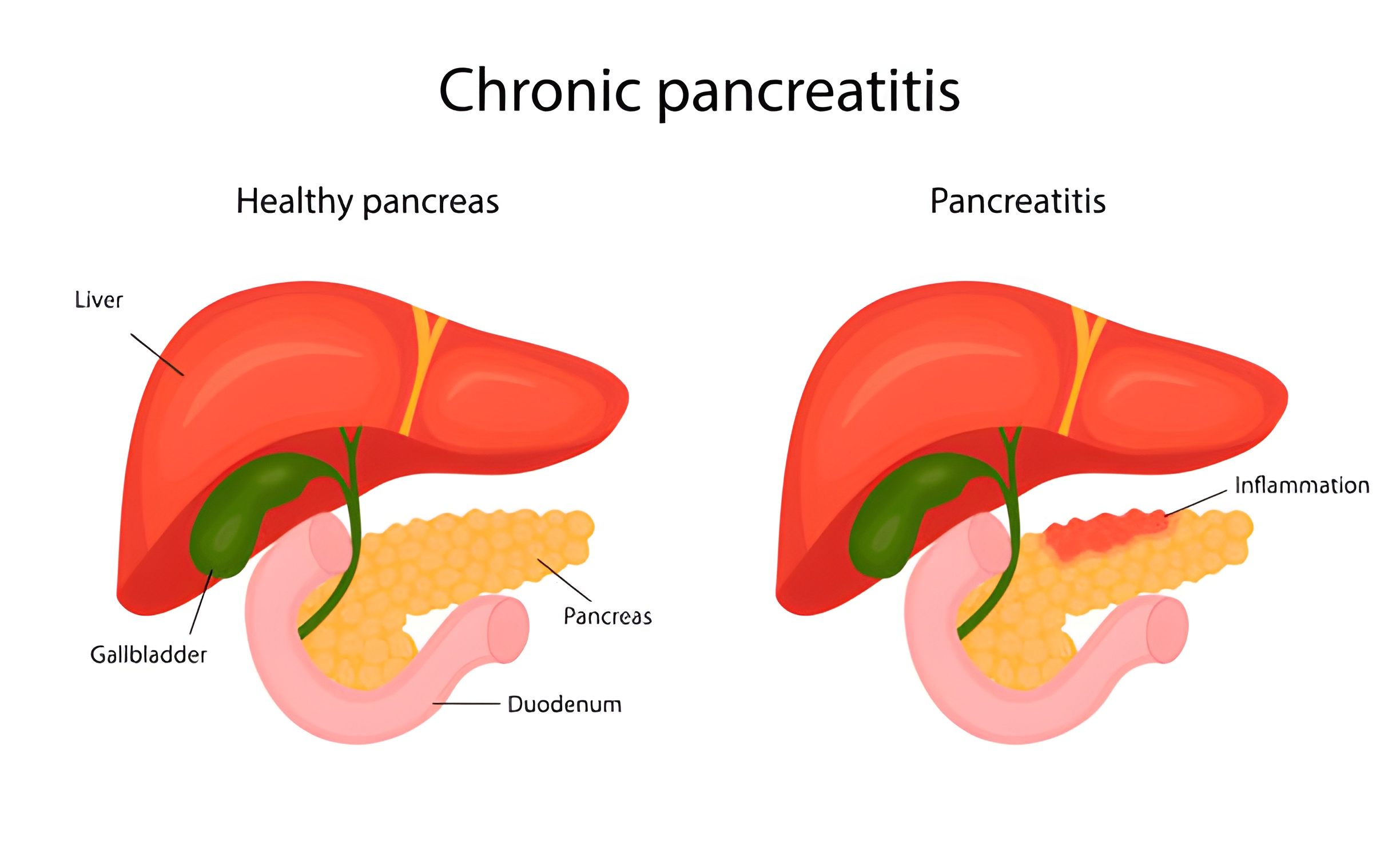
Symptômes de la pancréatite chronique
- douleur abdominale : généralement localisée dans la région épigastrique et irradiant vers le dos, s'aggravant après les repas et s'atténuant en position assise ou penchée en avant
- nausées, vomissements
- diarrhée, stéatorrhée (selles grasses), augmentation du volume des selles
- ballonnements, gargouillements abdominaux
- perte de poids
- faiblesse, irritabilité, surtout à jeun, troubles du sommeil, diminution de la capacité de travail
- symptôme de "goutte de sang" - taches rouge vif apparaissant sur la peau de la poitrine, du dos et de l'abdomen.
En cas d'apparition de ces symptômes, il est recommandé de réaliser un examen pour exclure la pancréatite chronique.
Symptômes de la pancréatite auto-immune
Dans de nombreux cas, la pancréatite auto-immune est asymptomatique ou présente des symptômes faibles, ce qui amène souvent les personnes à consulter un médecin uniquement lorsque les complications apparaissent. Les symptômes de la pancréatite auto-immune incluent :
Symptômes de la pancréatite aiguë
La pancréatite aiguë est une maladie grave, mais elle est assez difficile à diagnostiquer.
Symptômes de la pancréatite alcoolique
En général, les premiers signes de pancréatite chez les alcooliques commencent par des douleurs aiguës dans l'abdomen, mais elles peuvent aussi irradier dans le dos. Elles sont également appelées douleurs ceinturantes. Ces douleurs peuvent survenir soudainement, mais peuvent aussi être persistantes. Le malade se sent pire après avoir mangé, surtout des aliments gras, fumé ou consommé de l'alcool.
Les symptômes de la pancréatite alcoolique peuvent inclure :
- diarrhée;
- météorisme;
- perte d'appétit;
- nausées;
- vomissements;
- éructations;
- ballonnements.
Progressivement, des conséquences et des complications peuvent se développer chez les alcooliques souffrant de pancréatite :
- diabète sucré;
- abcès et kystes du pancréas;
- jaunisse;
- fibrose des tissus pancréatiques ou même cancer.
De plus, le pancréas gonflé et agrandi comprime d'autres organes, ce qui entraîne également des douleurs.
Diagnostic de la pancréatite
Techniques de laboratoire :
- analyse clinique et biochimique du sang (le niveau des enzymes pancréatiques dans le sang - amylase, lipase - est particulièrement significatif)
- coprogramme - évaluation de la présence de certaines substances (graisses, savons, acides gras, etc.) dans les selles. Normalement, elles doivent être absentes, mais en cas de pancréatite chronique, en raison de la production insuffisante d'enzymes par le pancréas pour la digestion, ces substances restent non digérées et se retrouvent dans les selles
- élastase fécale - c'est une enzyme pancréatique, dont le niveau diminue en cas de dysfonctionnement du pancréas
- dans certains cas, il est important de déterminer les marqueurs du cancer
- si une génétique héréditaire est suspectée, une étude génétique du patient est réalisée.
Examens instrumentaux :
- échographie abdominale. Les signes d'inflammation du tissu pancréatique, la présence de calculs dans les canaux, de calcifications, de kystes, de tumeurs du pancréas sont évalués. Des changements dans d'autres organes du tractus gastro-intestinal sont également déterminés pour exclure les complications de la maladie, ainsi que les pathologies associées.
- élastographie du pancréas. Permet de déterminer la présence de fibrose (épaississement) du pancréas, ce qui est un critère de l'importance des changements structurels dans l'organe.
Échographie avec élastographie d'un pancréas sain
- fibrogastroduodénoscopie (FGDS). La visualisation du duodénum est nécessaire pour évaluer la présence d'inflammation, ainsi que les signes indirects de pancréatite. Il faut exclure l'inflammation et les formations pathologiques (tumeur, diverticule) de la grande papille duodénale (où le secrétion pancréatique se déverse dans le duodénum, et sa obstruction perturbe l'écoulement de cette sécrétion, entraînant une inflammation du tissu pancréatique).
- La visualisation de l'estomac et de l'œsophage est nécessaire pour exclure les érosions, ulcères, inflammations. Les modifications pathologiques de ces organes sont souvent associées à une pancréatite chronique, étant des états mutuellement aggravants.
- Des scans supplémentaires par TDM et IRM de l'abdomen avec cholangiographie et CPRE peuvent être requis. Ils sont nécessaires pour confirmer le diagnostic, et sont également prescrits en cas de suspicion de formations pathologiques dans le pancréas, d'obstruction des canaux du pancréas par des calculs, des tumeurs ou des kystes.
Traitement des différentes formes de pancréatite
Le traitement dépend de la cause et des symptômes de la maladie, ainsi que de la gravité de l'évolution. En tenant compte de cela, le médecin peut prescrire :
- jeûne thérapeutique;
- régime alimentaire spécifique;
- physiothérapie;
- médicaments.
Ces informations sont fournies par les experts du site UAMEDTOURS et ne visent pas à remplacer une consultation médicale. Consultez votre médecin pour un avis qualifié sur votre santé personnelle.









